Meie tänapäevases maailmas on see probleem väga terav ja laialt levinud nii meestel kui naistel. Püüame välja selgitada põhjused, eelsoodumusega tegurid ning rääkida ka veenilaiendite ravimeetoditest ja ravimitest.
Veenilaiendid on veenide haigus, mida iseloomustab nende suurenemine, kuju muutus ja elastsuse vähenemine. Kõige sagedamini mõjutavad alajäsemete pindmised veenid, pärasoole venoosne põimik (hemorroidid), kraesüsteemi veenid ja spermaatiline nöör.
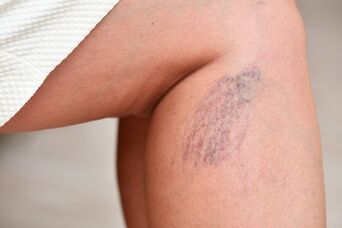
Eelsoodumuslikud tegurid
Tingimused, mis aitavad kaasa venoosse süsteemi kaudu vere väljavoolu takistamisele, nimelt:
- kutsetegevusega (kelnerid, apteekrid, juuksurid, müüjad jne) seotud süstemaatiline pikaajaline jalgadel viibimine;
- vaagnapiirkonna veenide kokkusurumine rase emaka poolt;
- ülekoormus vaagna veenides, näiteks kroonilise kõhukinnisusega, istuv töö;
- venoosseina kaasasündinud nõrkus ja veeniklappide puudulikkus;
- kirurgiline sekkumine (arteriovenoosne manööverdus);
- hormonaalne tasakaalutus (menopaus, östrogeeni tarbimine);
- ülekaaluline.
On oluline, et veenilaiendite tegelikke põhjuseid ei teata. See haigus on progresseeruva iseloomuga ja viitab pöördumatutele muutustele venoossetes anumates.
Kui me räägime alajäsemete veenilaienditest, siis on see ka naiste kosmeetiline probleem. Laienenud veenid paistavad läbi naha või paisuvad keerdunud nööride või sõlmede (veenilaiendid) kujul. Nahk neil on hõrenenud ja kergesti kahjustatav, põhjuseks on selle toitumise rikkumine. Esiteks ilmuvad nahale tumepruunid või pruunid laigud, seejärel veenid keerduvad ja tõstavad nahka. Aja jooksul võivad naha alatoitumise korral tekkida troofilised haavandid. Veenilaienditega kaasneb peaaegu alati jäsemete turse, mis ilmneb päeva lõpus. See seisund põhjustab jalgade kiiret väsimust kõndimisel, jalgade raskustunnet ja valu, mis õhtul suureneb. Sobiva ravi puudumisel haigus progresseerub ja jäsemete turse suureneb. Verevoolu aeglustumise tõttu võivad laienenud veenides tekkida põletikulised protsessid, mis põhjustavad nende ummistumist.
Seega on veenilaiendite etapid:
- 1 "raskete" jalgade sündroom;
- 2 areneb püsiv turse, millega kaasneb naha pigmentatsiooni ja kongestiivse dermatiidi rikkumine;
- Ilmub 3 troofilist haavandit.
Alajäsemete veenilaiendite sümptomid
- jalgade kiire väsimus kõndimisel;
- krambid öösel;
- jalgade raskustunne;
- valu jalgades, hullem õhtul;
- jalgade pinge;
- südamepekslemine ja õhupuudus. Need sümptomid ilmnevad siis, kui südamelihase koormus suureneb vere sadestumise tõttu venoosse voodisse.
Mõelge, kui veenilaiendid paiknevad teistes elundites:
Söögitoru veenilaiendid
Söögitoru veenilaiendeid iseloomustab veresoonte tortsus ja sakulaarsed kasvud. Haiguse põhjus on portaalhüpertensioon.
Manifestatsioonid:
- söögitoru põletik;
- põletamine, röhitsemine;
- aneemia;
- neelamisraskused.
Võimalik on selliste komplikatsioonide tekkimine nagu märkimisväärne verejooks veenidest. Patsiendil on verega oksendamine, hüpotensioon, tahhükardia, teadvuse häired.
Emaka veenilaiendid
Põhjused:
- suurenenud füüsiline aktiivsus;
- krooniline kõhukinnisus;
- Rasedus;
- hormonaalsete rasestumisvastaste vahendite võtmine;
- arenguhäired;
- abort.
Sümptomid on alakõhu valulikud aistingud, menstruaaltsükli häired. Ohtlik komplikatsioon on viljatus.
Labia veenilaiendid
See juhtub kõige sagedamini raseduse teisel kuul. Vaagnapiirkonna veenide tromboos või kaasasündinud angiodüsplaasia on eelsoodumus.
Manifestatsioonid:
- häbeme laienenud veenid;
- naha kriimustamine ja turse;
- puhkev valu perineumis.
Ägeda tromboflebiidi areng, kahjustatud anuma purunemine on võimalik.
Väikese vaagna veenilaiendid
Esialgsel etapil ilmneb see alakõhu valude tõmbamisega. Selle haigusvormi kulgemiseks on mitu võimalust:
- perineumi ja häbeme veenilaiendid;
- vaagna veenide ülekoormus: valu vahekorra ajal, düsmenorröa, kuseteede häired.
Patoloogia kliinilisi ilminguid täheldatakse 30% naistest raseduse ajal. Seda haigust täheldatakse eranditult naistel.
Spermajuhtme (varikocele) veenilaiendite laienemine
Spermaatilise nööri veenilaiendi tõttu on munanditest venoosne väljavool häiritud. Patsiendid märgivad närivat valu munandikotis, erektsioonihäireid. Uurimisel on munandite piirkonnas nähtavad laienenud pindmised veenid ja munandikotti asümmeetria.
Põhjused:
- suurenenud füüsiline aktiivsus;
- kaasasündinud sidekoe puudulikkus;
- kasvajad retroperitoneaalses ruumis või vaagnas.
Võimalikud tüsistused haiguse progresseerumisel on viljatuseni viiv spermatogenees.
Varikoosne dermatiit
See haigus avaldub naha hõrenemise ja sügeluse all mõjutatud veenides. Põletikukohtades ilmnevad tumedad või heledad ja koorunud laigud. Veenilise dermatiidi peamine lokaliseerimine on sääre ja hüppeliiges. Oht on see, et patsiendid kriimustavad sügelevaid piirkondi ja patoloogiline protsess läheb tervetele kudedele. Kui te ei kasuta ravi, siis muutub põletik veenilaiendiks.
Varikoosne ekseem
Põletik on püsiv remissiooniperioodide ja retsidiivide korral. Nahakahjustusi on raske ravida ka pärast venektoomiat. Naha mikrotsirkulatsiooni rikkumise tõttu läbib vere vedel osa mõjutatud anumate seinu. Veenilaiendi kohal asuvas piirkonnas ilmnevad tursed ja nutualad.
Jalgadele ilmuvad seroosse või seroosse-mädase sisuga vesiikulid. Kratsimisel tekib haavadesse infektsioon. Ühinevad väikesed mullid moodustavad papuleid. Pärast vesiikuli avamist ilmuvad koorikud. Paranemiskoht on hõrenenud ja kaetud soomustega. Ägenemise perioodil tekivad vesiikulid uuesti. Patoloogia progresseerumine viib troofiliste haavandite moodustumiseni.
Vaskulaarsed ämblikud
Vaskulaarsed tärnid - telangiektaasiad. Neid iseloomustab väikeste nahaaluste anumate lüüasaamine ja laienemine. Nad näevad välja nagu naha lilla või punane veresoonte võrk. Üldiselt pole see eraldi haigus, vaid toimib pigem kosmeetilise defektina.
Põhjused:
- venoosne puudulikkus;
- sidekoe haigused;
- maksa ja sapiteede süsteemi patoloogia;
- hormonaalsete ravimite kasutamine;
- endokriinsüsteemi haigused.
Vaskulaarne võrksaab lokaliseerida jalgadel, näol või tuharatel. Näol nimetatakse veresoonte võrgu ilminguid rosaatseaks.
Põhjused:
- vere reoloogiliste omaduste rikkumised;
- arteriaalne hüpertensioon;
- seedesüsteemi haigused;
- madalate temperatuuride mõju nahale erilisel viisil;
- alkoholi tarvitamisel.
Naiste rosaatsea tavaline põhjus on hormonaalsed muutused ja see kõrvaldatakse laserkoagulatsiooni abil.
Veenilaiendite korral on ennetusmeetmetel suur tähtsus:
- mugavate jalatsite ja kitsendamata aluspesu kasutamine;
- kui algstaadiumis on eelsoodumuslik tegur või haigus, siis on vaja staatilisi koormusi ja pikaajalist jalgade viibimist piirata või välistada;
- mõõdukas kehaline aktiivsus;
- vitamiinide võtmine: C, E, PP;
- Tasakaalustatud toitumine.
Muidugi järgige tänapäevases maailmas soovitusi staatiliste koormuste piiramiseks või kõrvaldamiseks ning pikemaks ajaks jalgadele jäämiseks, seetõttu tuleb päeval kasutada nii lühikest võimlemist kui ka kasutada massaažiteenuseid. Samuti on kohustuslik kanda elastseid sidemeid ja tihenduspesu.
Diagnostika
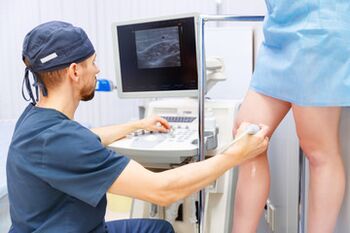
Terviklik diagnostika viiakse läbi vere ja uriini uurimiseks laboratoorsete meetodite abil (refluksi tuvastamine sapfenoosveenides, funktsionaalsed testid) ja ultraheliuuringud: ultraheli dupleks- või tripleksskaneerimine; radiopaakne flebolograafia; magnetresonantsiflebograafia; multispiraalarvutatud angiograafia kontrastiga.
Ravi
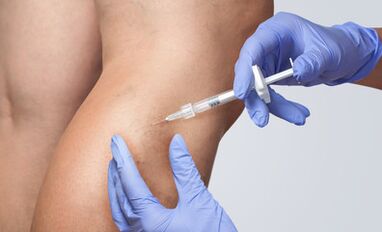
Pärast diagnoosimistulemuste saamist otsustab fleboloog (angio-kirurg) ravimeetodite kasutamise - kirurgia või konservatiivse ravi.
Alajäsemete anumate kahjustuste korral rakendage:
- kirurgiline sekkumine, näiteks flebolektoomia - konkreetse veeni eemaldamine;
- skleroteraapia;
- konservatiivne ravi.
Süsteemne ravimiteraapia
- Antibiootikumid(määratud põletikuliste protsesside ja troofiliste haavandite olemasolul;
- Antiseptikumid;
- Fleboprotektorid;
- Kudede regenereerimise stimulandid;
- Antikoagulandid;
- Kohalikud steroidid (ette nähtud troofiliste haavandite korral);
- Väliselt - hepariini sisaldavad ravimid.
Selles artiklis peatume üksikasjalikult veenilaiendite puhul kasutatavatel fleboprotektoritel ja välistel ainetel.
Fleboprotektorid (Phlebotonics) on ravimite rühm, mida kasutatakse veenipuudulikkuse korral. Need suurendavad vereringet, normaliseerides seeläbi veresoonte läbilaskvust, leevendavad turseid ja kõrvaldavad raskustunde. Oluline on neid kasutada haiguse algfaasis või ägenemiste ennetamiseks, progresseeruvate vormide korral määravad erinevad rühmad mitu ravikuuri.
Veenilaiendite puhul kasutatavate ravimite ülevaade.
Looduslik ravim, mis põhineb punaste viinamarja lehtede ekstraktil.Võimeline kaitsma veresoonte ja kapillaaride seinu, parandades nende elastsust, normaliseerib veresoonte läbilaskvust.
Tööriista eristab veresoonte ja kapillaaride seinte parem kaitse. Ravim eemaldab tursed ja hoiab ära selle kordumise, kuna see blokeerib vee, valkude ja plasma läbilaskvust läbi veresoonte seinte, saavutades nende loodusliku tiheduse taastamise.
Näidatud aadressil:
- kroonilise venoosse puudulikkuse ennetamine ja sümptomaatiline ravi;
- alajäsemete turse;
- alajäsemete raskustunne ja väsimus.
Vastunäidustatud:
- inimesed, kes on kompositsiooni ühe komponendi suhtes allergilised.
Kandke ärkamisel 1 kapsel. Arst võib suurendada annust 2 kapslini.
Diosmin
Ravim on saadaval pillide kujul ja seda müüakse ilma arsti retseptita. See viitab venotoonilistele ja angioprotektiivsetele ainetele. Diosmiin suurendab veenide toonust, vähendab veenide ülekoormust, parandab kapillaaride läbilaskvust ja mikrotsirkulatsiooni. On dekongestantse toimega.
Näidatud aadressil:
- jäsemete ja vaagna veenilaiendid;
- hemorroidide kompleksravi;
- venoosse puudulikkuse nähud, lümfivoolu häired.
Vastunäidustatud:
- suurenenud tundlikkusega komponentide suhtes;
- lapsed ja kuni 18-aastased noorukid.
Kõrvaltoimetest on võimalik kerge seedehäire ja peavalu. Kandke 1 tablett hommikul. Ravikuur võib olla üsna pikk, kuid tavaliselt mitte rohkem kui 2 kuud.
Trokserutiinleevendab turseid, normaliseerib mikrotsirkulatsiooni ja tugevdab veresoonte seinu. Sellel on põletikuvastane, antioksüdantne toime.
Näidatud aadressil:
- krooniline venoosne puudulikkus haiguse mis tahes etapis;
- flebolüüs;
- pindmine tromboflebiit;
- periflebiit, flebotromboos;
- veenilaiendite dermatiit;
- posttrombootiline sündroom;
- hemorroidid;
- traumajärgne turse ja hematoomid;
- suurenenud kapillaaride läbilaskvusega hemorraagiline diatees;
- profülaktilise ainena pärast veenioperatsiooni.
Trokserutiini kasutatakse koos askorbiinhappega, et suurendada selle mõju pärast veenioperatsiooni.
Vastunäidustatud:
- ülitundlikkusega;
- mao- ja kaksteistsõrmiksoole peptiline haavand;
- krooniline gastriit (ägenemise faasis).
Ei sobi alla täisealistele inimestele, rasedad esimesel trimestril, imetavad. Ravimit Troxerutin ei tohi kasutada, kui seedetraktiga on probleeme. Haiguse vastu võitlemise aktiivses staadiumis määratakse 1 kapsel koos söögikorraga kolm korda päevas. Ravi efektiivsuse säilitamiseks rakendatakse ainet kaks korda päevas.
Rutosiidon põletikuvastase toimega ning võitleb jalgade turse ja raskusega. Ravimi eripära on see, et see töötab vererakkudega, edendades avatust. Seega aitab veenilaiendite ravim kaasa võitlusele veenide mikrotromboosiga.
Näidatud aadressil:
- krooniline venoosne puudulikkus;
- postflebiitiline sündroom;
- veenilaienditega troofilised häired, troofilised haavandid;
- hemorroidid (valu, eksudatsioon, sügelus ja verejooks);
- venoosne puudulikkus ja hemorroidid raseduse ajal, alates teisest trimestrist.
Vastunäidustatud:
- raseduse ajal 1 kuni 3 kuud.
Kapsleid kasutatakse 2-3 korda päevas, ükshaaval.
Tribenosiidsaadaval pillide ja kapslite kujul. Sellel on dekongestant, põletikuvastane toime, parandab veresoonte läbilaskvust.
Näidatud aadressil:
- alajäsemete veenilaiendid, sealhulgas teises ja järgnevates etappides;
- CVI sümptomid, nimelt: lümfostaas, vere ülekoormatus, valu, raskustunne, paistetus jalgade vasika piirkonnas, eriti õhtul;
- flebiit, periflebiit, operatsioonijärgne periood;
- troofilised haavandid;
- hemorroidid kroonilises ja ägedas faasis.
Vastunäidustatud:
- rasedad 4-12-kuulised ja imetavad naised.
Kapsleid võetakse 2 korda päevas korrapäraste ajavahemike järel.
Diosmiin hesperidiiniga,ravim on saadaval õhukese polümeerikattega tablettidena, mis on saadaval ilma arsti retseptita. Peamised toimeained on diosmiin koos hesperidiiniga. Need kuuluvad venotooniliste ainete ja angioprotektiivsete ravimite rühma. Need aitavad taastada venoosseinte toonust ja parandavad veenides verevoolu ning normaliseerivad ventiilide toimimist.
Näidustused kasutamiseks:
- hemorroidid;
- jäsemete ja väikese vaagna veenilaiendid;
- krooniline venoosne puudulikkus, sealhulgas troofilised haavandid.
Ravim on vastunäidustatud allergiliste reaktsioonide korral komponentidele ja rinnaga toitmise perioodile. Kõrvaltoimete hulgas võib eristada ainult kergeid düspeptilisi sümptomeid, nahalöövet. Ravim on näidustatud kompleksseks ja kursuse vastuvõtuks.
Välised abinõud veenilaiendite kompleksseks raviks
Väliste toimeainetena kasutatakse salve ja geeli. Kõigepealt on vaja tagada põletikuvastane ja analgeetiline toime; nendel eesmärkidel kasutatakse mittesteroidset päritolu põletikuvastaseid ravimeid, samuti üldise toimega steroidseid ravimeid.
Mittesteroidsed põletikuvastased ravimid (MSPVA):
- Ketorolak;
- Ketoprofeen;
- Ibuprofeen;
- Nimesuliidgeel;
- Diklofenak;
Kõigil neil on võimas põletikuvastane toime, need kõrvaldavad valu, ebamugavust ja raskust. kasutatakse 1-3 korda päevas, sõltuvalt haiguse staadiumist, ringikujulise massaaži toimingutega. Vastunäidustatud troofiliste haavandite ja lahtiste haavade korral.
Steroide kasutatakse erijuhtudel. Kui mittesteroidsed põletikuvastased ravimid on ebaefektiivsed.
Prednisoloon ja selle analoogid.Põletik ja valu leevendatakse ning kudede kohalik toitumine paraneb. Seda ei kasutata suurtes kogustes, kuna on võimalik provotseerida üldist laadi kõrvaltoimeid.
Turse eemaldamine:
Kasutatakse kortikosteroididel põhinevaid ravimeid. Veenilaienditega jalgade normaalse verevoolu taastamine, stimuleerides veresoonte seinte kokkutõmbumist:
- Trokserutiin;
- Diosmin;
- Rutosiid.
Kitsa anesteesiaga väliseid ravimeid kasutatakse harva, kuna nende piiratud toime ei kõrvalda põhjust, vaid töötavad sümptomitega:
- Diklofenak;
- Ketoprofeen.
Hepariini sisaldavad ravimid sisaldavad lisaks hepariinile ka kortikosteroide.
Komplekssed salvid, mida kasutatakse jalgade veenilaiendite korral
Nendel ravimitel on süsteemne toime:
- Hepariinnaatrium (kasutatakse turse, valu leevendamiseks, kohaliku verevoolu parandamiseks, verehüüvete tekke vältimiseks. Sellel on kiire terapeutiline toime: see saavutatakse teisel või kolmandal kasutamispäeval).
- Trokserutiin. See leevendab valu, turset, põletikku, normaliseerib veenide seisundit, tagab piisava venoosse-lümfisüsteemi väljavoolu ja takistab verehüüvete teket.
- Escin. See on ette nähtud jalgade veenilaiendite varases staadiumis, hilisemates staadiumides on see peaaegu ebaefektiivne. See on taimse päritoluga.
Väliste ravimitega ravi põhiprintsiibid:
- ärge ennast ravige, vaid kasutage fleboloogi abi;
- järgige rangelt kasutusjuhiseid;
- analüüsige ravi efektiivsuse tulemust 10 päeva pärast alates ravikuupäevast.
Kuid isegi tablettide ja salvide, väliseks kasutamiseks mõeldud geelide kombineeritud kasutamisel ei tohiks te loota kiirele tulemusele, kõik sõltub haiguse progresseerumisest, selle staadiumist ja kaasuvate haiguste olemasolust.
Kokkuvõtteks tahaksin märkida, et veenilaiendite veenid erinevatel lokaliseerimistel ei suuda haigust täielikult peatada ja tüsistusi ära hoida. Haiguse varajastes staadiumides aitavad venotoonilised ja angioprotektiivsed ravimid normaliseerida verevoolu alajäsemete sees, kõrvaldades sellised sümptomid nagu turse, jalgade väsimus ja ämblikveenid, väljaulatuvad keerdunud pindmised veenid. Kõik need ravimid on ainult osa ravist, mis on otseselt seotud elustiili ja toitumisega. Progresseeruvates etappides on näidustatud mikrokirurgilised ja minimaalselt invasiivsed sekkumised, kui võetakse ravimeid, mis parandavad ravi tulemusi.






























